高齢の家族が夏場に体調を崩しやすかったり、水分をあまり取っていないように感じたりする場面は、決して珍しくありません。高齢者は喉の渇きを感じにくく、気づかないうちに脱水状態になっていることがあります。
脱水の疑いがあるかどうかを知る目安の一つとして、「ハンカチーフサイン」と呼ばれる方法があります。手の甲の皮膚をつまんで離したあと、元に戻るまでの様子を観察するという確認方法です。
この記事では、ハンカチーフサインの具体的なやり方から、高齢者が脱水になりやすい理由、水分補給の工夫、脱水サインが見られたときの対応まで解説します。ご家族の健康管理にお役立てください。
手の甲をつまんで確認できるハンカチーフサインのやり方

高齢者の脱水状態を自宅で確認する方法として、「ハンカチーフサイン」があります。医療現場では「ツルゴール反応」とも呼ばれ、皮膚の弾力性から体内の水分量を推測する方法です。
脱水状態になると皮下組織の水分が減少し、皮膚の張りが失われます。この変化を利用して、道具を使わずに脱水の兆候を把握できます。特別な技術は必要なく、介護をしているご家族でもすぐに試せる点が特徴です。
親指と人差し指で皮膚をつまみ上げて戻りを見る
ハンカチーフサインの確認方法は、手の甲または前腕の皮膚を親指と人差し指で軽くつまみ上げ、離したあとの戻り具合を観察するものです。
- 相手の手の甲を上に向けてもらう
- 親指と人差し指で皮膚を軽くつまみ上げる
- つまんだ指を離す
- 皮膚が元の状態に戻るまでの時間を数える
体内の水分量が十分であれば、つまんだ皮膚は速やかに元の状態に戻ります。
一方、脱水状態では皮膚の戻りが遅くなり、つまんだ跡がしばらく残ります。この状態がハンカチをつまんだときのように見えることから「ハンカチーフサイン」と呼ばれています。
つまむ時間と力加減の目安
皮膚は、軽い力で数秒つまみます。強くつまみすぎると皮膚を傷つける可能性があるため、力加減には注意してください。
つまむ場所は、手の甲の中央部分が基本です。骨や血管が浮き出ている部分は避け、皮膚に余裕がある場所を選びましょう。
高齢者の皮膚は薄く乾燥していることが多いため、丁寧に扱うことが大切です。爪が長い場合は皮膚を傷つけないよう、指の腹を使ってつまむようにしてください。
つまんだ皮膚の戻りの早さを確認する
通常、体内の水分量が十分な状態であれば、つまんだ皮膚はすぐに元の状態に戻ります。
- すぐに戻る
-
体に水分が十分ある可能性が高い
- 少し戻りが遅い
-
軽い脱水の可能性がある
- 明らかに戻りが遅く、シワがしばらく残る
-
脱水の可能性が高い
皮膚の戻りが遅い場合、ハンカチをつまんで離したときのようにシワが残り続けます。この状態を「ハンカチーフサイン陽性」といい、脱水を疑う所見のひとつとされています。
ただし、皮膚の戻りが速い場合でも大丈夫とは限りません。年齢や体質、肌の乾燥状態などによっても変化するため、普段の状態との比較や全体的な体調の変化とあわせて観察することが重要です。
高齢者は鎖骨下の皮膚でも確認できる
高齢者はもともと手の甲にシワが多く、皮膚の戻り具合で脱水を判断するのが難しいことがあります。そのような場合には、鎖骨下の皮膚で確認するとよいでしょう。
鎖骨下などの身体の中心部の皮膚は、手の甲などの末梢部よりも水分量が多く残っています。鎖骨下でツルゴールの低下が見られた場合は、脱水がかなり進んでいる可能性があります。
日本離床学会でも、高齢者のツルゴール判断に迷う場合は鎖骨下での確認が推奨されています。手の甲の皮膚が伸びている方や、普段から皮膚の乾燥が目立つ方は、この方法を試してみてください。
ハンカチーフサインで気をつけたい判断のポイント
ハンカチーフサインは手軽に実施できる脱水チェック方法ですが、いくつかの注意点があります。結果に影響を与える要因を理解し、正確な判断につなげましょう。
皮膚の状態には個人差があり、環境条件によっても変化します。ひとつの方法だけに頼らず、複数の視点から総合的に評価することが、脱水の見落としを防ぐポイントになります。
年齢や皮膚の状態による個人差がある
ツルゴール反応は年齢や皮膚の状態によって結果が左右されます。高齢者はもともと皮膚の弾力性が低下しているため、脱水でなくても皮膚の戻りが遅くなる傾向があります。
個人差が生じる要因として、以下が挙げられます。
- 加齢による皮膚のたるみやシワ
- 体脂肪率の違い(脂肪が多いと判定が難しい)
- 慢性的な疾患による皮膚の状態変化
- コラーゲンの減少による弾力性の低下
これらの要素が重なることで、同じ方法で確認しても反応の見え方が異なることがあるので、普段の皮膚の状態を把握しておくことが大切です。日頃から定期的にチェックし、「いつもと違う」という変化に気づけるようにしておきましょう。
皮下脂肪が多い方や慢性疾患のある方は、ツルゴール反応だけでなく、体調や他の方法も組み合わせて確認するようにしましょう。
気温や乾燥など環境条件による影響
ハンカチーフサインの結果は、周囲の環境にも影響を受けます。気温が低いと皮膚の戻りが遅くなり、脱水と間違えやすくなるケースがあります。
- 寒冷環境:血管が収縮し、皮膚の弾力性が低下する
- 乾燥した環境:皮膚表面の水分が蒸発し、戻りが遅くなる
- 冷房の効いた部屋:体が冷えて皮膚の状態が変化する
特に冬場は室内が乾燥しやすく、高齢者の皮膚もカサつきやすくなります。暖房器具の使用で室内の湿度が下がっている場合も、ツルゴール反応に影響が出る可能性があります。
チェックを行う際は、室温が適切な状態で、手が冷えていないことを確認してから実施すると、より正確な判断につながります。
ハンカチーフサインだけでは脱水の確定ができない理由
ハンカチーフサインは脱水を「疑う」ための簡易的な方法であり、これだけで脱水を「確定」することはできません。
日本離床学会でも、ツルゴール反応やハンカチーフサインだけでは脱水の診断を行うことは難しく、他の方法とあわせて総合的に判断することが推奨されています。
脱水の状態を確認する際には、複数の指標や症状を組み合わせて見ることが大切です。
- 口腔内や脇の下の乾燥
- 脈拍の増加
- 血圧の変化
- 尿量の減少と尿の色の変化
- 血液検査による電解質や血漿浸透圧の測定
ハンカチーフサインで皮膚の戻りが遅いと感じたら、それをきっかけに他の症状も確認してください。複数の脱水サインが見られる場合は、早めに医療機関への相談を検討しましょう。
手の甲以外ですぐできる脱水チェック4つの方法
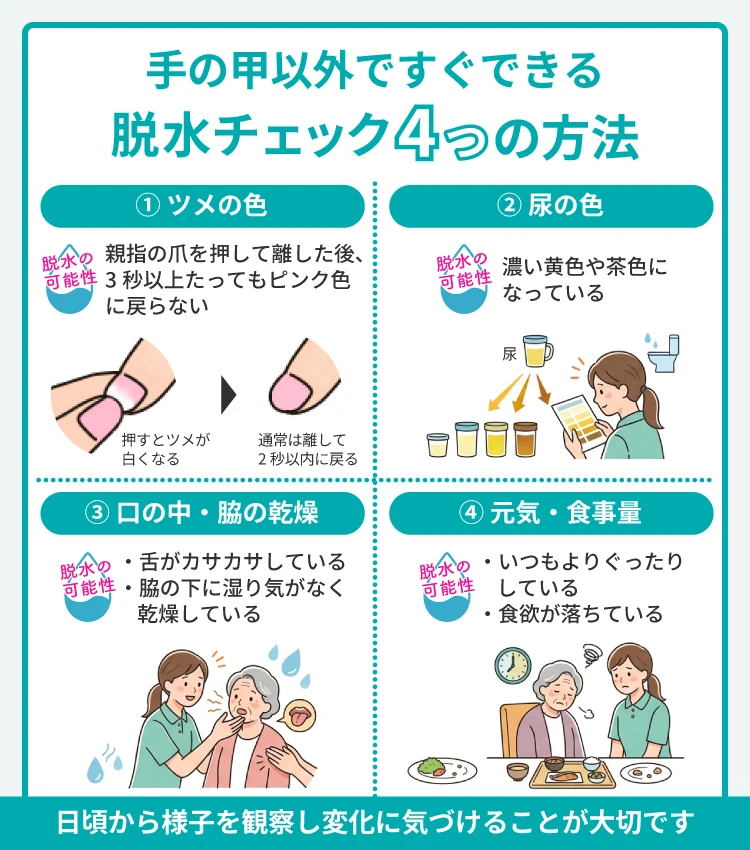
ハンカチーフサイン以外にも、自宅で簡単にできる脱水チェックの方法があります。複数の方法を組み合わせることで、より正確に脱水の兆候を把握できるようになります。
ここで紹介する4つの方法は、いずれも道具を必要としないため、日々の健康観察に取り入れやすいものばかりです。
爪を押して色が戻るまで3秒以上かかるか見る
爪を使った脱水チェックは「毛細血管再充満時間(CRT)」と呼ばれる方法です。指先は細い血管が集中しており、循環機能の変化が現れやすい部位とされています。
- 手の親指の爪が普段通りの色(ピンク色)であることを確認する
- 爪の先端を反対の手の指で5秒間押さえる
- 指を離し、白くなった爪がピンク色に戻るまでの時間を数える
爪の色が3秒以上かかってもピンク色に戻らない場合は、脱水や循環不全が疑われます。ただし、手が冷えている場合や低血圧、ショックなど他の要因でも色の戻りが遅くなることがあります。チェックを行う際は、手が冷たくない状態でリラックスして行うようにしましょう。
この方法は災害医療の現場でも使われており、脱水による血流の減少を簡易的に確認する指標として活用されています。ただし、マニキュアを塗っている場合や爪の色素沈着がある場合は判定が難しくなります。
尿の色がいつもより濃い黄色やオレンジ色になっていないか確認する
尿の色は、脱水状態を判定するのにわかりやすいチェックポイントです。体内の水分量が減ると、尿の色は濃くなっていきます。
厚生労働省では「尿の色による脱水症状判定チャート」を公表しています。
- 薄い黄色:正常。普段どおりの水分補給でよい
- やや濃い黄色:注意が必要。コップ1杯程度の水分補給を
- 濃い黄色〜オレンジ色:脱水の可能性。積極的な水分補給が必要
- 茶褐色:脱水が進んでいる状態。医療機関への相談を検討
高齢者の場合、トイレの回数を気にして水分を控える方も多いため、尿の色の変化に気づきにくいことがあります。本人に確認したり、トイレ後に様子を見たりして、日頃から尿の色を把握しておくと安心です。
口の中や脇の下が乾燥していないか触れてみる
口腔内や脇の下の乾燥は、脱水を疑うサインのひとつです。通常、これらの部位は適度な湿り気がありますが、脱水状態では乾燥が見られます。
- 口の中:唇が乾いている、舌が乾燥してカサカサしている、唾液が少ない
- 脇の下:触れたときに湿り気がなく、乾いた状態である
口腔内の乾燥は、食事や会話に支障をきたすこともあります。また、唾液の減少は口腔内の衛生状態にも影響を与えるため、脱水の予防は口の健康維持にもつながります。
高齢者の場合、もともと唾液の分泌量が減っている方もいるため、普段の状態と比較して「いつもより乾いている」かどうかを判断することが大切です。
元気がない様子や食事量が減っていないか観察する
脱水が進むと、全身の倦怠感や食欲の低下が現れることがあります。「いつもと違って元気がない」「横になっていることが多い」といった変化は、脱水のサインかもしれません。
高齢者の場合、軽度の脱水では自覚症状が出にくいことがあります。本人が「何ともない」と言っていても、周囲から見て様子がおかしいと感じたら、脱水の可能性を考慮してください。
公益財団法人長寿科学振興財団によると、高齢者では「何となく元気がない」「反応が鈍い」といった状態でも脱水の可能性があるとされています。日頃から本人の様子を観察し、変化に気づける環境を整えておくことが大切です。
高齢者が脱水になりやすい原因と放置した場合の危険性
高齢者は若い世代と比べて脱水に陥りやすい特徴があります。その背景には、加齢による体の変化や心理的な要因が複合的に関わっています。
脱水を放置すると、熱中症だけでなく、脳梗塞や心筋梗塞といった命に関わる疾患のリスクが高まります。原因と危険性を正しく理解し、早めの対策につなげましょう。
喉の渇きを感じる機能が低下している
高齢者が脱水になりやすい大きな原因のひとつは、喉の渇きを感じにくくなることです。
体内の水分が減って血液の濃度が上昇すると、脳の視床下部にある「口渇中枢」に刺激が伝わり、喉の渇きを感じる仕組みになっています。しかし、加齢に伴ってこの口渇中枢の感受性が低下するため、体が水分を必要としていても喉の渇きを自覚しにくくなります。
その結果、「喉が渇いていないから飲まなくて大丈夫」と判断してしまい、水分補給が遅れて脱水状態に陥るケースが多くなります。
筋肉量や腎臓機能の低下で水分を蓄える力が弱まる
体内の水分量は、加齢とともに減少します。成人では体重の約55%を水分が占めていますが、61歳以上の高齢者では約50%まで低下するとされています。
参照元:Body water percentage from childhood to old age
この変化には、筋肉量の減少が深く関係しています。体液は主に筋肉に蓄えられているため、筋肉量が減ると水分を保持する力も弱まります。さらに、腎臓の機能低下も脱水リスクを高めます。
腎臓は尿の生成や水分の再吸収を通じて体内の水分量を調節する働きを担っています。加齢によって腎機能が低下すると、水分や電解質のバランスを適切に保つことが難しくなります。
これらの要因が重なり、高齢者は少しの水分不足でも脱水状態になりやすい体質になっています。
トイレを気にして飲む量を控えてしまう
高齢者が水分摂取を控える理由として、トイレの問題があります。夜中に何度もトイレに起きるのが嫌だからと、夕方以降の水分を意識的に減らす方は少なくありません。
また、足腰が弱くなってトイレまでの移動が負担になったり、過去に失禁の経験があったりすると、水分を摂ること自体を避けるようになるケースもあります。
公益財団法人長寿科学振興財団によると、高齢者は失禁や夜間のトイレを気にして水分を取らず我慢したり、意欲低下から水分摂取が思うようにできなくなったりして、脱水に傾く方がいるとされています。
こうした心理的な要因は、周囲からの声かけや環境の工夫によって改善できる部分もあります。本人の気持ちに寄り添いながら、無理のない形で水分補給を促していくことが求められます。
脱水が進行すると脳梗塞や心筋梗塞につながる場合がある
脱水状態が続くと、血液が濃縮されて血栓ができやすくなります。この血栓が脳や心臓の血管に詰まると、脳梗塞や心筋梗塞といった深刻な疾患を引き起こす可能性があります。
国立循環器病研究センターによると、夏の脳梗塞の大きな原因は脱水であり、血液中の水分量が不足すると血液がドロドロの状態になって血栓ができやすくなるとされています。
特に注意が必要なのは睡眠中です。就寝中は発汗によって水分が失われ、夜間に血圧が下がることで血流が滞りやすくなります。これらの条件が重なると、朝方や起床時に脳梗塞を発症するリスクが高まります。
無理なく続けられる水分補給の工夫
高齢者に十分な水分を摂ってもらうには、本人の負担にならない工夫が必要です。「飲みなさい」と言うだけでは続かないことも多いため、習慣化できる方法や飲みやすい形態を考えていきましょう。
ここでは、日常生活に取り入れやすい水分補給の方法を紹介します。
1日に1,200ml以上をコップ6〜8回に分けて飲む
高齢者が飲み物から摂取する水分量の目安は、1日あたり約1,000〜1,500mlです。これは500mlのペットボトル2〜3本分、コップ(約200ml)に換算すると6〜8杯程度になります。
厚生労働省では、成人の1日に必要な水分量を約2.5リットルとしており、そのうち食事から約1リットル、飲み物から約1.2リットルを摂取することが推奨されています。
一度に大量の水を飲んでも、体が吸収できる量には限りがあります。吸収しきれなかった水分は尿として排出されてしまうため、こまめに分けて飲むことが効果的です。
コップ1杯(約200ml)程度を、1日6〜8回に分けて飲むようにしましょう。一度に飲める量が少ない方は、さらに小分けにして回数を増やすと無理なく続けられます。
起床時や入浴前後など飲むタイミングを決める
高齢者は喉の渇きを感じにくいため、時間を決めて定期的に水分を摂る習慣をつけることが大切です。
- 朝起きたとき
- 朝食のとき
- 10時頃
- 昼食のとき
- 15時頃(おやつの時間)
- 夕食のとき
- 入浴の前後
- 就寝前
入浴中は想像以上に汗をかいています。入浴前後に水分を補給することで、血液の濃縮を防ぎ、血栓のリスクを下げる効果が期待できます。
また、睡眠中は約500mlの水分が失われるとされているため、就寝前と起床時の水分補給も習慣にしておきたいところです。生活リズムに合わせて飲むタイミングを決めておくと、自然と水分摂取量を確保できます。
また最近は、メモリのついた水筒などが販売されています。1日の摂取量を確認しやすくなり、飲み忘れを防ぐことができます。
本人の好みに合わせた飲み物を用意する
水分を摂ってもらうには、本人が好む飲み物を用意することも大切です。「水やお茶だけ」と決めつけず、飲みたいと思えるものを選んでもらいましょう。
- 緑茶、麦茶、ほうじ茶など好みのお茶を用意する
- 暑い時期は冷たいもの、寒い時期は温かいものを
- お腹が冷えるのを嫌がる方には常温で
- 味に変化をつけるためにレモン水や果汁入りの水を取り入れる
ただし、緑茶やコーヒーに含まれるカフェインには利尿作用があるため、これらだけに頼ると逆に水分を排出してしまう可能性があります。カフェインの少ない麦茶や水と組み合わせて摂るようにしてください。また、ジュースなどの甘い物も飲み過ぎると健康を害するので、気を付けましょう。
「お茶を飲みませんか」「一緒に飲みましょうか」と声をかけながら、本人が心地よく水分を摂れる環境を整えることが続けるコツです。
ゼリーや果物など食べ物から水分を補う
飲み物だけで十分な水分を摂るのが難しい場合は、食べ物からの水分補給も活用しましょう。果物やゼリー、汁物は水分を多く含んでおり、食事やおやつを通じて自然に水分を摂取できます。
- 果物:スイカ、ぶどう、メロン、みかん、りんご
- 野菜:きゅうり、トマト、レタス、もやし
- 汁物:味噌汁、スープ、お吸い物
- デザート:ゼリー、プリン、ヨーグルト
ゼリーはお菓子のイメージがありますが、水分にゼラチンや寒天を加えて固めたものなので、水分補給としての役割も果たします。おやつの時間にゼリーを取り入れることで、楽しみながら水分を摂ってもらえます。
汁物を毎食の献立に加えるのも効果的です。味噌汁やスープには塩分も含まれているため、電解質の補給にもつながります。
飲み込みにくい場合はとろみを活用する
嚥下機能が低下している方にとって、水やお茶のようなサラサラした液体は飲み込みにくいものです。むせやすい方や飲み込みに不安がある方には、とろみをつけたりゼリー状にしたりすると誤嚥のリスクを減らすことができます。
- とろみタイプ
-
嚥下反射が遅れる方に適しています。液体がゆっくり喉を通るため、むせにくくなります。
- ゼリータイプ
-
舌で送り込む力が弱い方に適しています。口の中でまとまりやすく、舌で押し出しやすいため、口内でばらけにくい特徴があります。
とろみ調整食品は薬局やドラッグストアで購入できます。温かい飲み物にも冷たい飲み物にも使えるものが販売されているので、用途に合わせて選んでください。
ただし、とろみが濃すぎると飲みにくくなることがあります。最初は薄いとろみから試して、本人に合った濃度を見つけることが大切です。
脱水のサインが見られたときの対応
脱水の兆候に気づいたら、速やかに対処することが大切です。軽度の脱水であれば自宅での対応で改善することもありますが、症状が進んでいる場合は医療機関への受診が必要になります。
状況に応じた適切な対応を知っておきましょう。
経口補水液で電解質と水分を効率的に補給する
脱水状態になったときは、水やお茶よりも経口補水液のほうが適しています。経口補水液には、体に必要な水分と電解質(ナトリウムやカリウムなど)がバランスよく含まれており、効率的に吸収される設計になっています。
経口補水液はスポーツドリンクとは異なり、脱水状態の改善を目的とした「病者用食品」に分類されています。熱中症予防のために日常的に飲むものではなく、脱水症状が現れたときに使用するものです。
- 一気に飲まず、5〜10分間隔で50〜100mlずつ少しずつ摂取する
- 1日あたりの摂取量の目安は500〜1,000ml
- 嚥下機能が低下している方はゼリータイプを選ぶ
ただし、塩分やカリウムを制限されている方や糖尿病の方は、経口補水液を使用する前に医師への相談が必要です。体調や持病に合わせて、安全に取り入れられる方法を確認しましょう。
涼しい場所で体を休ませる
脱水の兆候が見られたら、涼しい場所に移動して体を休ませることも大切です。体温が上がっている場合は、衣服をゆるめて熱を逃がしやすくしましょう。
- エアコンや扇風機の効いた涼しい部屋で休む
- 直射日光を避け、日陰に移動する
- 首筋や脇の下、太ももの付け根など太い血管が通る部分を冷やす
- 横になれる場合は足を少し高くして休む
暑い場所から涼しい場所に移動するだけでも、体への負担は軽減されます。室内でも気温が高い場合は熱中症のリスクがあるため、エアコンを適切に使用してください。
休息中は様子を確認しながら、経口補水液などを少しずつ飲ませて、水分を補給しましょう。
意識がぼんやりしている場合は無理に飲ませず医療機関を受診する
脱水が進んで意識レベルが低下している場合は、自己判断で水分補給を行わず、速やかに医療機関を受診してください。重度の脱水や熱中症は、口からの水分補給では対応できません。
以下のような症状が見られる場合は、すぐに医療機関への相談や受診が必要です。
- 呼びかけても反応が鈍い、意識がぼんやりしている
- 自分で水分を飲めない、飲もうとしない
- 嘔吐を繰り返している
- けいれんを起こしている
- ペットボトルのふたを自分で開けられない
意識がはっきりしていない状態で無理に水分を与えると、誤嚥のリスクがあります。意識障害がある場合は点滴などの医療的な処置が必要になるため、自己判断での対処は避けてください。
軽症であっても、経口補水液を飲んで2〜3時間経っても尿が出ない、症状が改善しない場合は、医療機関を受診することが望ましいとされています。特に高齢者は症状が急変することもあるため、迷ったときは早めに専門家に相談しましょう。
